Cloasma

Cloasma
El cloasma es una mancha pigmentaria que aparece con frecuencia en las mejillas y la frente de las mujeres en edad fértil. Generalmente se distribuye de forma simétrica y puede persistir durante mucho tiempo o desarrollarse de forma crónica. En la medicina tradicional china, también se le denomina “manchas hepáticas” y “manchas negras”. Las causadas por el embarazo también se denominan manchas del embarazo, que pueden desaparecer después del parto.
1. Causas y patogenia
Las causas y la patogenia del cloasma aún no se comprenden por completo. Los estudios actuales han demostrado que la radiación ultravioleta, los cosméticos, Capítulo 2 Tratamiento con láser de enfermedades pigmentadas de la piel
El embarazo, los trastornos endocrinos, ciertas enfermedades crónicas, ciertos medicamentos, el insomnio, las emociones negativas a largo plazo y la transmisión están relacionados con la aparición del cloasma.
Los estudios han demostrado que la secreción de la hormona estimulante de los melanocitos (MSH) aumenta durante el embarazo, lo que puede provocar una función activa de los melanocitos. Se ha demostrado que el estrógeno puede estimular a los melanocitos a secretar gránulos de melanina, y la progesterona puede promover el transporte y la difusión de los fotóforos. Las manchas del embarazo son causadas por la acción combinada de estas dos hormonas. Las mujeres que toman anticonceptivos orales y algunas enfermedades ginecológicas crónicas como trastornos menstruales, dismenorrea, anexitis, infertilidad, etc. también pueden inducir cloasma, y se cree que su aparición está relacionada con el estrógeno y la progesterona anormales en el cuerpo.
Los rayos ultravioleta también son un factor desencadenante importante del cloasma. Los rayos ultravioleta pueden aumentar la actividad de la tirosinasa, estimular la división de los melanocitos y proliferar los melanocitos en el área irradiada. Por lo tanto, esta enfermedad a menudo se induce o agrava después de la exposición al sol en verano. También se presenta a menudo en pacientes con algunas enfermedades crónicas como enfermedad hepática, alcoholismo crónico, enfermedad tiroidea y tumores viscerales, lo que indica que esta enfermedad está relacionada con factores endocrinos como ovarios, glándulas pituitarias y glándulas tiroides. Además, los medicamentos orales como la clorpromazina y la fenitoína sódica también pueden inducir cloasma. Los oligoelementos cobre y zinc también tienen cierto efecto sobre la aparición del cloasma. En el pasado, se creía que la aparición del cloasma se atribuía principalmente a trastornos del metabolismo de la melanina. Recientemente, muchos investigadores han demostrado que, además de los trastornos del metabolismo pigmentario, la alteración de la función de barrera cutánea en la zona afectada, las reacciones inflamatorias y la disfunción microvascular local desempeñan un papel importante en la aparición del cloasma.
2. Manifestaciones clínicas
El cloasma es más frecuente en mujeres, especialmente en edad fértil, pero también puede aparecer en hombres. Las lesiones suelen estar distribuidas simétricamente en las zonas cigomática y de las mejillas y tienen forma de mariposa, conocidas comúnmente como "manchas en mariposa". También pueden afectar a la frente, dorso nasal, zonas periorbitales o mentón. El color es marrón amarillento claro, marrón oscuro o café oscuro con formas irregulares y bordes claros o difusos. Las lesiones no suelen afectar a los párpados ni a la mucosa oral, y no presentan síntomas subjetivos. El color de las lesiones suele intensificarse tras la exposición a los rayos ultravioleta, y suelen empeorar en primavera y verano y aliviarse en otoño e invierno. Además, factores como el estado de ánimo, el sueño y los cambios endocrinos también pueden provocar ligeros cambios en el color de las lesiones. El curso de la enfermedad es incierto y puede durar meses o años.
1. Clasificación tradicional El cloasma se divide en tres tipos según la distribución de las lesiones.
(1) Tipo mediofacial: las lesiones se distribuyen en la frente, las mejillas, el labio superior y la nariz.
(2) Tipo mejilla: las lesiones se localizan principalmente en las mejillas y la nariz. (3) Tipo mandibular: las lesiones se localizan principalmente en la mandíbula, afectando ocasionalmente la zona en “V” del cuello.
2. Clasificación extranjera Los estudiosos extranjeros dividen esta enfermedad en cuatro tipos basándose en los cambios de color observados con la lámpara de Wood y la distribución de los melanosomas.
(1) Tipo epidérmico: Los cambios patológicos se manifiestan principalmente como pigmentación en la capa basal, la capa espinosa, la capa granulosa e incluso el estrato córneo de la epidermis. Los procesos dendríticos de los melanocitos se extienden hacia arriba por encima de la capa basal. El contraste de color entre el área lesionada y el área no lesionada aumenta cuando se observa con la lámpara de Wood.
(2) Tipo dérmico: Los cambios patológicos se manifiestan como melanófagos alrededor de los vasos sanguíneos en la dermis. El contraste de color entre el área lesionada y el área no lesionada no cambia cuando se observa con la lámpara de Wood.
(3) Tipo mixto: El contraste de color de algunas lesiones aumenta cuando se observan con la lámpara de Wood, mientras que otras lesiones no cambian.
(4) Sin tipo de cambio: Se pueden observar lesiones evidentes bajo luz visible, pero no hay aumento de la pigmentación bajo la lámpara de Wood. La manifestación histológica es pigmentación en la dermis.
3. Características patológicas
La formación de melanina en la capa basal y espinosa de la epidermis de esta enfermedad es activa y la melanina aumenta, pero no hay proliferación de melanocitos; las partículas libres de melanina se pueden observar en la dermis superior o son fagocitadas por los melanocitos y no hay infiltración de células inflamatorias.
4. Diagnóstico y diagnóstico diferencial
Esta enfermedad es más común en mujeres jóvenes y de mediana edad. Las lesiones cutáneas se presentan principalmente en la cara, sobre todo en la región cigomática, las mejillas y el cuello uterino. Tiene las características de lesiones cutáneas de color marrón amarillento y empeora en verano. Por lo general, es fácil de diagnosticar. Esta enfermedad se diferencia principalmente de las siguientes enfermedades. 1. Las pecas son pequeñas, dispersas y no fusionadas. Suelen tener antecedentes familiares. Suelen aparecer en la infancia y son más comunes en mujeres adolescentes. Son evidentes en verano y se desvanecen o desaparecen en invierno.
2. Melanosis de Reil A menudo se presenta en la frente, la región cigomática y el lado del cuello de la cara. Hay manchas puntiformes de color gris violáceo a marrón violáceo,
3. Nevo azul pardo de la región cigomática Las lesiones cutáneas son manchas azul pardo con un diámetro de 1 a 5 mm. Las manchas no se fusionan en un solo trozo. Suelen aparecer en mujeres de alrededor de 20 años.
4. Nevo de Ota Suele aparecer al nacer o en la infancia. Las lesiones cutáneas se distribuyen de forma unilateral y pueden afectar al globo ocular y a las mucosas. Son manchas de color azul claro, azul grisáceo o azul negruzco.
5. Tratamiento
Debido a la complejidad de la aparición del melasma, no existe un consenso general sobre su tratamiento. A continuación se enumeran los métodos de tratamiento más comunes.
(I) Tratamiento general
En primer lugar, se deben eliminar al máximo los factores que inducen la enfermedad: exposición solar, anticonceptivos, estrés, insomnio u otras enfermedades crónicas relacionadas. Proteger la piel del rostro, evitar la limpieza excesiva y la estimulación excesiva, prestar atención a la hidratación y protección solar, etc.
(II) Tratamiento farmacológico
1. Tratamiento de medicina occidental, principalmente vitamina C, vitamina E, ácido tranexámico, glutatión, etc.; para el melasma vascular o de predominio vascular, también se necesitan medicamentos antiinflamatorios y medicamentos que mejoren la función vascular.
2. Tratamiento con medicina tradicional china: Generalmente, es necesario diferenciar y clasificar los medicamentos, como Xiaoyaosan para la depresión hepática y el estancamiento del qi, Shenlingbaizhusan para la deficiencia del bazo y la acumulación de humedad, Liuweidihuangwan para la deficiencia del yin del hígado y el riñón, Taohongsiwutang para el estancamiento del qi y la estasis sanguínea. 3. Medicación local: Para las lesiones de cloasma no vascular, se puede administrar localmente una cierta concentración de hidroquinona, ácido azelaico, ácido de vitamina A y otros agentes despigmentantes, pero se debe tener en cuenta que estos medicamentos pueden causar irritación local de la piel, pigmentación postinflamatoria o pigmentación desigual y otros efectos secundarios. También se puede utilizar una concentración del 20% ~ 50% del tratamiento de peeling con ácido de frutas para el cloasma dominante no vascular; los tratamientos de inducción local como la arbutina o la L-vitamina C también pueden tener el efecto de aclarar el cloasma.
(III) Tratamiento con láser
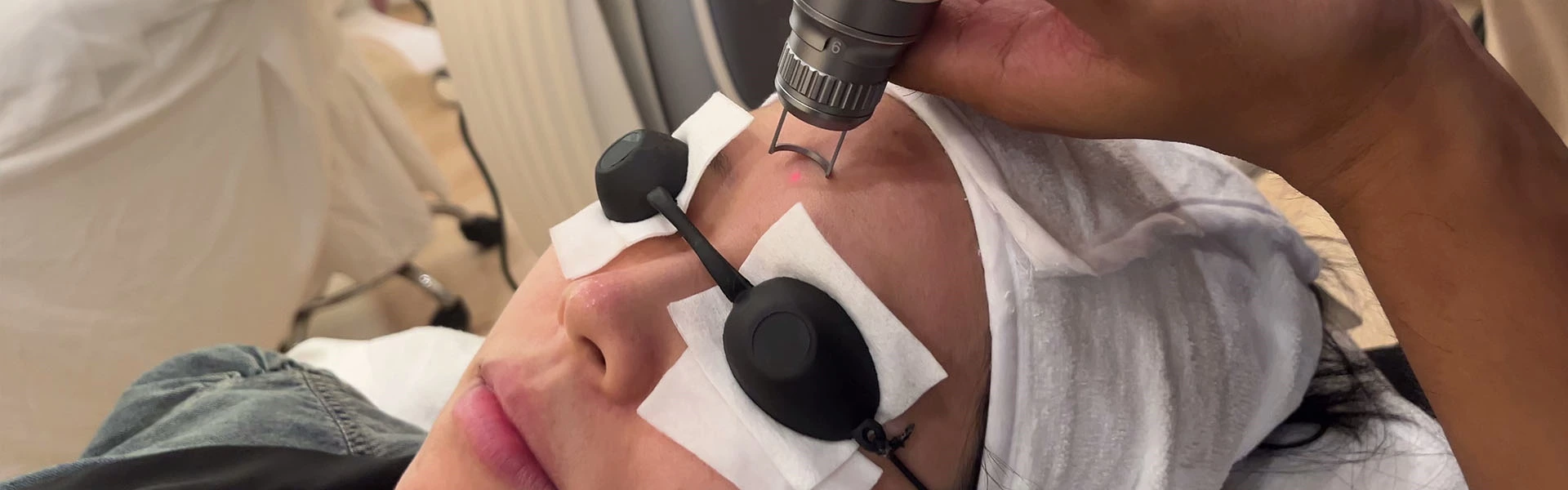
El uso del láser para el tratamiento del cloasma siempre ha sido controvertido. Porque algunos pacientes con cloasma tendrán una reacción pigmentaria postinflamatoria obvia después del tratamiento con láser, o puede ocurrir una recurrencia a corto plazo después del tratamiento. A medida que la investigación se profundiza, algunos expertos nacionales dividen el cloasma en tipo vascular y tipo pigmentario, y nuestra elección del momento del tratamiento láser para el cloasma se ha vuelto gradualmente clara. El cloasma pigmentado es la consecuencia de la inflamación, mientras que el tipo vascular es un signo de que se está produciendo una inflamación. Cuando se produce una inflamación, el uso del tratamiento con láser provocará un agravamiento de la inflamación, lo que a su vez hace que los melanocitos sean más activos y produce pigmentación postinflamatoria. Por lo tanto, solo recomendamos el uso del tratamiento con láser cuando el cloasma está en la etapa pigmentaria. 1. Láser Q-switched Las longitudes de onda son 1064 nm, 755 nm, 694 nm y 532 nm, y el ancho de pulso es de 5 ~ 10 ns. El principio de eliminación de partículas de pigmento del cloasma todavía se basa en el efecto fototérmico selectivo, es decir, las partículas de pigmento absorben selectivamente la luz de una determinada longitud de onda y luego se expanden y rompen rápidamente para formar pequeños fragmentos, que luego son engullidos por los fagocitos en el cuerpo y excretados del cuerpo, mientras que los tejidos normales no se romperán ni dañarán.
Dado que el melasma se caracteriza por células pigmentarias anormalmente activas en la fisiopatología, algunos investigadores han propuesto una nueva teoría del tratamiento con láser para el melasma basada en la experiencia obtenida de la exploración láser anterior del tratamiento del melasma: la fototermólisis selectiva subcelular. Dado que las células pigmentarias del melasma son activas, para minimizar el daño del láser al tejido cutáneo normal y a la membrana basal, evitando así el agravamiento del melasma, la selección de energía consiste en fotoblastear selectivamente solo las partículas pigmentarias en las células pigmentarias y tratar de evitar o reducir la activación de las células pigmentarias. La función de las células pigmentarias se inactiva o inhibe mediante múltiples fotoblastos de pequeñas dosis. Al mismo tiempo, múltiples fotoblastos de partículas pigmentarias pueden hacer que las partículas pigmentarias sean más pequeñas y más propicias para la fagocitosis y la excreción.
Los láseres Q-switched de 532 nm, 694 nm y otros láseres de longitud de onda corta son más absorbidos por la melanina epidérmica, lo que provoca daños en las células del tejido. Durante el proceso de reparación, la pigmentación se produce fácilmente debido a la producción activa de melanina reactiva. En el pasado, los tratamientos con luz Q-switched de 1064 nm y 755 nm para el melasma utilizaban puntos pequeños, alta energía y pocos tratamientos, lo que generalmente causaba daño al tejido cutáneo circundante y a la membrana basal, y también eran propensos al efecto secundario de aumento de la pigmentación. Sin embargo, en los últimos años, los láseres Q-switched esmeralda de 755 nm y Q-switched Nd:YAG1064 nm han utilizado puntos grandes, baja energía y múltiples tratamientos, que han logrado buenos resultados, con reacciones tisulares leves, evitando y reduciendo la pigmentación postinflamatoria, y gradualmente se han convertido en las principales opciones de tratamiento con láser para los asiáticos.
Los pasos del tratamiento son los siguientes:
(1) Precauciones preoperatorias.
① Antes de la cirugía, el médico debe determinar primero que las lesiones de melasma estén en una etapa de pigmentación estable.
② No haber estado expuesto al sol durante el mes anterior al tratamiento.
③ Para aquellos que tienen inflamación de la piel del rostro, primero se debe controlar la inflamación facial.
(2) Limpie el rostro antes de la cirugía. Los pacientes con cloasma deben usar un limpiador facial suave para limpiarse el rostro antes de la cirugía y desinfectar el área quirúrgica con Sanisol de uso habitual.
(3) Anestesia superficial/anestesia general. No se requiere anestesia.
(4) Protección de los ojos. El operador y el paciente deben utilizar gafas especiales.
(5) Respuesta al tratamiento intraoperatorio. Generalmente, se utiliza un punto de 6 a 8 mm y la densidad de energía suele ser de 2 a 3 mJ/cm2. Después de la irradiación, la piel mostrará un leve enrojecimiento.
(6) Tratamiento de la zona quirúrgica después de la cirugía. Inmediatamente después de la cirugía, se aplica una mascarilla médica para el cuidado de la piel o un tratamiento de inducción con función reparadora de la barrera cutánea facial para prevenir los síntomas de microlesiones, como la sequedad y la sensibilidad de la piel causadas por el láser.
(7) Precauciones postoperatorias.
① Después del tratamiento con láser, se debe lavar la cara y aplicar maquillaje de manera suave y sin fricción, y se debe hidratar y reparar la piel del rostro bajo la guía de un médico.
②) Durante el intervalo entre dos tratamientos, se debe utilizar estrictamente protector solar para evitar la exposición al sol.
③ La incidencia de efectos secundarios de este método de tratamiento con láser es baja. Ocasionalmente, la agravación de la pigmentación o las manchas de hipopigmentación secundaria generalmente se recuperan en 2 a 6 meses. Si se produce pigmentación, se debe elegir el siguiente tratamiento después de que se restablezca la pigmentación. (4) La frecuencia del tratamiento es generalmente una vez a la semana y, la mayoría de las veces, se requieren de 5 a 10 tratamientos.
2. Tratamiento con láser fraccionado La tecnología láser fraccionado es un concepto técnico entre los métodos de tratamiento ablativo invasivo y no ablativo no invasivo. Los láseres fraccionados se dividen en dos categorías: láseres fraccionados no ablativos y láseres fraccionados ablativos. Su mecanismo de acción es una extensión de la teoría fototérmica selectiva tradicional, es decir, el efecto fototérmico fraccionado. El agua del tejido es la base del color objetivo del láser fraccionado. El láser fraccionado genera un pequeño haz dispuesto en una matriz para actuar sobre la piel. Después de que el agua del tejido de la piel absorbe la energía del láser, forma múltiples zonas de daño térmico microcolumnares (zonas de daño microtérmico MTZ), que luego causan una serie de reacciones bioquímicas de la piel, logrando los efectos de tensado de la piel, rejuvenecimiento de la piel y eliminación de manchas. La MTZ tiene un diámetro de 50 ~ 150 pm y una profundidad de 400 ~ 1000 um. La MZ generada por centímetro cuadrado de piel en el área tratada puede ser diferente debido a los diferentes diseños de puntos de haz del instrumento. Por ejemplo, la serie FraxeSR tiene dos densidades de 125 MTZ/cm2 o 250 MTZ/cm2. Solo entre el 12 % y el 20 % de la piel del área tratada forma MTZ. El láser de puntos forma una zona de coagulación tisular circular o una zona de daño térmico alrededor de cada MTZ, y la periferia es tejido normal no dañado, lo que puede acelerar la reparación y regeneración de la piel dañada, acortar el período de reparación de la herida después del tratamiento y reducir la pigmentación.
El láser de puntos utilizado en el tratamiento del melasma es un láser de puntos no ablativo con una longitud de onda de 1540 nm o 1550 nm. A diferencia del láser ablativo, no daña el estrato córneo epidérmico y el tejido epidérmico restante se coagula pero no se vaporiza. Su MTZ incluye el tejido epidérmico debajo del estrato córneo y el tejido dérmico a diferentes profundidades. Esto no solo conserva la función de barrera de la piel, sino que también daña directamente los melanocitos, los gránulos de melanina y los queratinocitos de las lesiones de melasma a través de la zona de microcalor generada por el láser de puntos. Esta es una opción relativamente segura y eficaz para tratar el melasma. Actualmente está aprobado por la FDA para el tratamiento del melasma. Sin embargo, el tratamiento con láser fraccionado también tiene el problema de la pigmentación y la recurrencia. Los pasos de la operación de tratamiento del láser fraccionado son los siguientes: (1) Precauciones preoperatorias y operación: Igual que el tratamiento con láser Q-switched del melasma. (2) Respuesta al tratamiento intraoperatorio. El médico debe ajustar los parámetros específicos durante el tratamiento según el tipo de piel del paciente, las lesiones de melasma y la respuesta al tratamiento. En principio, se recomienda elegir un punto pequeño, una energía ligeramente menor y una densidad de puntos baja. Generalmente, el punto final del tratamiento es la aparición de un ligero enrojecimiento y edema en el área de la lesión. (3) Tratamiento posoperatorio del área quirúrgica. Inmediatamente después de la cirugía, aplique una compresa de hielo en el área de tratamiento durante 15 a 30 minutos. Aplique productos reparadores de la piel como el factor de crecimiento epidérmico.
(4) Precauciones postoperatorias.
① Evite lavarse la cara o bañarse 2 a 3 días después de la cirugía láser.
② La zona quirúrgica puede pelarse o tener pequeñas costras. Por lo general, las costras se caerán después de 7 a 10 días. Tenga cuidado de dejar que se caigan naturalmente. Una vez que las costras se caigan normalmente, puede usar productos para el cuidado de la piel y maquillaje con normalidad. Durante el tratamiento, colabore con el cuidado de la hidratación facial para lograr el mejor efecto después del tratamiento.
③ Durante el intervalo entre dos tratamientos, es necesario utilizar estrictamente protector solar para evitar la exposición al sol.
Se recomienda dejar un intervalo de 1 mes entre dos tratamientos. Generalmente, después de 4 tratamientos, se debe evaluar la eficacia y si se debe continuar con este método de tratamiento.
Algunos pacientes aún tendrán pigmentación temporal, que suele tardar entre 2 y 6 meses en recuperarse. Suspenda el tratamiento con láser durante el período de recuperación de la pigmentación.
3. Terapia de luz pulsada intensa (IPL) La luz pulsada intensa (IPL) es una luz visible de amplio espectro incoherente emitida por una lámpara de xenón con una longitud de onda de 500 ~ 1200 nm, seleccione el filtro correspondiente de acuerdo con la calidad de la piel del paciente y las lesiones cutáneas, tamice la luz de diferentes longitudes de onda para el tratamiento de lesiones cutáneas, el ancho de pulso es ajustable y se pueden seleccionar de 1 a 3 pulsos para cada disparo. Su principio de funcionamiento es el mismo que el del láser Q-switched, que sigue siendo un efecto fototérmico selectivo, por lo que los problemas de pigmentación también son sus indicaciones. El ancho de pulso de IPL es una fuente de luz de nivel de milisegundos, que no puede concentrar instantáneamente la energía máxima para destruir los melanosomas y no puede destruir eficazmente las partículas de melanina en la dermis. En comparación con los láseres Q-switched, la IPL tiene un ancho de pulso largo y baja energía, lo que provoca una menor reacción de daño tisular y menos pigmentación después del tratamiento. En los últimos años, se han notificado observaciones de muestras grandes del tratamiento del melasma con IPL en China, y se cree que la IPL es segura y eficaz para el tratamiento del melasma refractario en asiáticos. En la actualidad, la IPL de cuarta generación utiliza tecnología de pulso optimizado (O0PT), con control uniforme de la energía del pulso, parte superior de la forma de onda plana, sin pico de energía ni decaimiento de energía. El tratamiento es suave, seguro y eficaz. Yanmshita observó que los melanocitos no se destruyen después de la irradiación con IPI y pueden recuperar rápidamente su actividad. Cree que la PL puede eliminar temporalmente las manchas epidérmicas, pero para mantener el efecto terapéutico, se deben agregar medicamentos o un tratamiento láser eficaz para inhibir la actividad de los melanocitos. Las precauciones antes y después del tratamiento con IPL y los puntos finales del tratamiento son aproximadamente los mismos que los del láser de conmutación 0. Después de la irradiación con IPL de las lesiones de melasma, el color de las manchas puede profundizarse inmediatamente. Esto se debe a que después de que la IPL irradia las lesiones, las partículas de melanina en la capa basal de la epidermis se mueven rápidamente hacia la superficie de la piel y aparecen fragmentos necróticos de células con partículas de melanina agregadas. El eritema y el dolor durante y después del tratamiento con IPL son leves y generalmente desaparecen en 1 día. La mayoría de los pacientes tienen costras leves, que generalmente se caen en 1 a 2 semanas. Los cosméticos se pueden usar inmediatamente después del tratamiento sin cuidado de la herida y no hay infección ni formación de cicatrices. Después de la inflamación después del tratamiento con IPL La pigmentación es más clara que con el láser Q-switched y el láser ablativo.
Source: Cloasma

 Ciellulu Laser - Proveedor de máquinas faciales
Ciellulu Laser - Proveedor de máquinas faciales